記事一覧
太る自由だってあるのだ-「メタボ狩り」ちょっと待って-
ドクターコラム
私たちは医師会に加入し協力しながら地域医療のため働いています。吉政医院は中京西部地区医師会に
所属しています。‘中西医報’という小冊子を発行しており、会員の意見交換の場になっています。

上のタイトルは先月発行された‘中西医報 第114号’に投稿した私の文章の題名です。
医者をとりあえずの読者とした文章ですが、朝日新聞に掲載された論説に対する感想ですので皆様にも 読んでいただけると思います。テーマがいわゆる‘メタボ健診’に関わるものですので、ご意見を頂ければ と思います。
以下‘中西医報’からの転載です。
『 題名は5月17日付朝日新聞文化欄に掲載された都築響一氏の論説のタイトルです。
いわゆるメタボ健診を批判した記事ですが、メタボ予防達成率により後期高齢者医療制度への支援金を 増やすというペルティを保険者に課すことへの疑問や、例えば高血圧と診断される人が増えることにより 薬漬けが増長されるといった批判に続いて以下のように言っておられます。引用が長くなり恐縮ですが、
「メタボ体質改善には、だれしも異存はない。
ただそれは、ひとりひとりが自覚して、改善したければ 改善する、病気になってもいいから、おいしいもん食べて飲んで遊びたい!という人は、病気になるまで 趣味趣向に突き進んでいただく、そういうものだろう。
我々には健康的な生活を送る自由もあるが、病気になる自由もあるのだ。」
また、肥満が医療費や経営パフォーマンスにマイナスであるとして、民間保険や企業で始まっているという「メタボ狩り」は日本だけでなく先進国共通に見られる動向のようです。
(「世界に広がるメタボ狩りの波」(ニューズウィーク日本版4月2日号))
これらの記事を読んで、昔一時期熱心に勉強しその成果をまとめた論文のことを思い出しました
(吉政孝明;生活習慣病における医療介入に関する生命倫理的考察、生命倫理、10:128-132,2000
セルフケアにおける患者の自己決定(自律)をめぐって.プラクティス、18:200-201、2001)
その論文は糖尿病診療において、セルフケアの自己決定(都築氏の言う‘太る自由’もその一つ
です)は尊重するけれども食事療法などの制約をお願いすることは治療のためには仕方がない、
というジレンマをどう解決するかをテーマにしたものです。
合理的な、あるいは公益的な観点から(例えば、家族のためほっておくと病気が悪くなり金がかかるので
若い者に迷惑をかけるなど)我慢をお願いしてもよいのではという考えでまとめたものでした。
この問題は都築氏のように一刀両断で片付く問題ではありません。
“現在の自分が未来の自分を不幸(不健康)にしない方法とは何か?
市場(メタボ狩り?)による選別か、自己責任(太る自由?)か、政府(メタボ健診?)による選別か
簡単には答えが出ないように思われます。
私自身はなんらかの“おせっかい”が必要ではないかと考えています。
残る課題はどのレベルの”おせっかい”がよいのかということでしょう。なかなか妙案はないようです。』
ヘモグロビンA1c と平均血糖値
ドクターコラム
ヘモグロビンA1c(HbA1c)は大切な糖尿病の血液検査です。糖尿病の方は毎月一回検査を受けて
おられると思います。
日本糖尿病協会発行の「さかえ」を引用します。
「☆グリコヘモグロビン(HbA1c)って?
血液中には赤血球があり、そのなかに酸素を運ぶヘモグロビンというタンパク質があります。
ブドウ糖はタンパク質とひっつきやすく、血糖値が高いと、血液中のブドウ糖がヘモグロビンとくっつき、グリコヘモグロビン(HbA1c)に変わります。
よって、血糖値が高ければ高いほど、グリコヘモグロビン(HbA1c)の比率が増えます。
グリコヘモグロビン(HbA1c)は、赤血球の平均寿命(約4カ月)の約半分にあたる1,2ヶ月の平均血糖値を反映しています。HbA1c検査はヘモグロビンのうち、グリコヘモグロビン(HbA1c)に変わったものが、どれぐらいあるかをみる検査です。(月刊 糖尿病ライフ 「さかえ」 2007年、8月号)」したがって、糖尿病治療のよしあしのいい目安になり、目標は6.5%未満です。
8.0%を超すと治療の見直しが必要になります。
ここで注意したいことはヘモグロビンA1c(HbA1c)の単位は上の説明でわかるように%で表されます。
一方、血糖の単位は濃度の単位でmg/dlで表されます。このことから、有用な検査ですが患者様に説明しにくい事情が生じていました。
「今日の私の血糖は156(mg/dl)といわれたけど、HbA1c は7.2(%)でもう一息がんばりましょうといわれた。HbA1cは血糖の平均値の物差しと言われたけれど、数字の桁が違うけどどういうこと?」というわけです。
その説明の方便として今まで日本の糖尿病診療では奇妙なたとえ話が流布していました。
HbA1cの数字の頭に3をつけ、その数字を今のあなたの体温と考えてみて下さいというものです。
つまり、HbA1cが6.5%であれば体温が36.5度で平熱と考えてください、一方それが8.0%であれば体温が38.0度あることになるので大変ですよという喩えです。
一見わかりやすそうですが、さらに単位が“度”になり何のことかと首をかしげる患者さんがおられるようです。
ある先生から聞いた話ですが、このたとえ話を患者様にしたところ、「先生私は風邪を引いてませんよ」と言われたそうです。
HbA1cの数値から平均の血糖値が類推できればもっともわかりやすいと考えられます。
やっとその方法が先月の専門誌に報告されました 。このことを可能にしたのが以下の技術です。
持続的(血)糖測定(continuous glucose monitorng;CGM):
電気インピーダンスを利用して皮下組織中のブドウ糖濃度を連続的に測定する方法です(血中ではなく皮下組織 のブドウ糖濃度を測定するので厳密には血糖検査ではありません)。
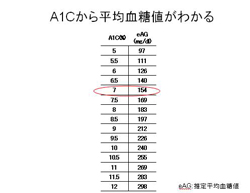
この方法を用いてたくさんの患者様から測定した多数の血糖値とHbA1c値を比較することにより、HbA1c 値から 平均血糖値を推定することができました。
図に示すように、例えばHbA1c7.0%の方の平均血糖値は154mg/dlと推定できます(自分の血糖は大体150mg/dlぐらい だなと実感できます)。
われわれ医療従事者にとっても患者様にとっても有力なツールが手に入ったと思います。
糖尿病診療における大きな成果であると考えます。
どのような家庭医(かかりつけ医)にかかりたいですか?
ドクターコラム
この質問への回答は患者様にとっても医師にとっても一筋縄ではいかないように思います。
それを考える材料を提供してくれる雑誌が最近発行されました。
AERA 臨時増刊No.30 7月5日号
「日本の家庭医‘08 有名専門医800人が薦めるまちのお医者さん1435 人」

このムックはAREA編集部が大学病院、地域医療支援病院などに勤める専門医にアンケートを実施し、
ふだんつきあいがあり、ぜひ患者に推薦したい、自分も家族もかかりたい家庭医を推薦してもらい、
推薦された家庭医をその理由とともに都道府県別に掲載したものです。
私も‘身近な専門医、’‘かかりつけ医としての専門医’という開院以来の診療理念が評価され
推薦されました。
糖尿病を代表とする生活習慣病には毎日の患者様のセルフケアにおつきあいする家庭医の姿勢が
大事ですが、同時に専門性の要求される難しいことがある病気であり専門医の資質が要求されます。
この両方に一人で応えられることが大切と思います。
病院に勤めている専門医が推薦しているので、勤務医が家庭医に求めるものがわかるように思います。
それは多方面にわたっており私も参考になることが多くありました。なかでも在宅医療への取り組みを
評価される方が多いように感じました。
一方、患者様がどのような家庭医を望ましいと考えるかは別かもしれません。何の病気で医者に
かかっているのか、どのような医師患者関係を期待するのか、どの地域に住んでいるのかなど
いろいろな要因が関係すると思います。
あらためて一人一人が自分はどのような家庭医にかかりたいのか考えるのに役立つ雑誌だと思います。
「不思議な病気-亜急性甲状腺-」
前回のコラムで亜急性甲状腺炎の話をしました。
書き終えてから大事なことに触れていなかったことに気がつきましたので続編とします。
簡単に前回述べたことですが、治療はステロイドという薬が奏効します。大体3日以内で痛みは
なくなります。1錠あるいは2錠飲んだだけで熱も下がり痛みもたちどころに治まる方もおられる

ぐらいです。ただクリーピング(英語で‘這う’という意味です)といって、
甲状腺の痛む場所が移動する(最初右側の上が痛んでいたのが左の下側が痛むようになる)ことがありますので、慎重に薬はやめるようにします。
実はこの病気の原因が今もわかっていません。
ウイルスによる感染が原因であるという考えがありますが、証明されたわけではありません。
甲状腺疾患の専門病院として有名な神戸市の隈病院の深田修司先生は、その著書の中で次のよう に言っておられます。
「これだけ徴候は明瞭なのに、さっぱり原因解明が進んでいないのは、はがゆい限りである。」
(‘135の症例でわかる甲状腺疾患の診断と治療’(ベクトル・コア))
このような状況にある病気はほかにもあります。医療の不確実性の原因の1つではないでしょうか?
亜急性甲状腺炎という甲状腺の病気をご存じでしょうか?
私たち甲状腺の病気を専門に診ているものの間では、‘これは一度診たら次からは、診断に関しては
たちどころにできるようになる。逆に経験がなければ頭をかしげてしまう。’といわれている病気です。
先だって20歳代後半の女性が来院されました。
7月初めより微熱があり、中旬からは38℃代の高熱が出るようになりました。のどの奥が痛い、ものを
飲み込むときにのどが痛むと言われます。それ以外の症状はなく、印象としては元気そうな感じを受け
ました。血液検査で甲状腺ホルモンの数値が高く甲状腺機能亢進症が疑われました。
この方のように亜急性甲状腺炎は次のような特徴を持った病気です。
1)甲状腺に自発痛、圧痛を伴います。甲状腺は喉仏の下にありますがそのあたりが痛む、さわると
飛び上がるくらい痛いこともあります。
2)炎症所見が認められます。血液検査で白血球の数が増えたり、CRPという数値が高くなったりします。
3)甲状腺ホルモンが増加します。動悸、微熱、体重が減ってくるなどの甲状腺中毒症状がみられる
場合もあります。
4)慢性甲状腺炎の目印である自己抗体が陰性です。
5)圧痛部に一致して、超音波で低エコー域(正常の甲状腺のところより‘黒く見え’炎症を起こしていることがわかる)認めます。
治療はステロイドが奏功します。早い診断が望まれる所以です。
もしかしたら私も?と思われる方があるかもしれません。
橋弁慶山の祇園祭
ドクターコラム
一週遅れになりましたが、今年の橋弁慶山の祇園祭をレポートしたいと思います。
医院のある橋弁慶町は鉾町で、橋弁慶山をお祀りしています。
橋弁慶山は弁慶と牛若丸の勇壮な立像で有名です。弁慶と牛若丸の五条橋での出会いを描いています。

開院二周年に当たる今年、初めて町内会の人と行事に参加しました。
行司役の方を始め皆様にいろいろ教えていただきました。
14日の山建てでは弁慶と牛若丸の人形の組み立てを手伝いました。
お人形は組み立てたまま保存されていると思っていたのですが、全部部分に分けて毎年保管されています。
山建てはお人形の組み立てから始まり、襦袢や着物の着付けを一つ一つ行っていきます。

写真のように鎧も着付けます。
マニュアルがあるのかと思っていましたが、順番を写した古いポラロイドの写真があるだけで、町内の方の経験だけが頼りです。
山建ての後、町内をめぐる曳き初めが残っているのは橋弁慶山だけで、観光客が多く集まっていました。
町家の二階で観光客のカメラの被写体の1部になるのは初めての経験で、気持ちのいいものでした。
15日は町家の留守番の当番で、関係者以外の方が中にはいるのをお断りなどする役割です。
町の浴衣が今年新調され、大人になって初めて浴衣を着ました。
また、山のいわれなど見物の皆さんに説明することも求められます。観光客の一人の方が「確かこの山には国の重要文化財があるはずだがどこにあるのか」と聞かれました。私にわかるはずもなくごまかしましたが、後で聞くと前の弁慶の鎧がそうで現在は京都国立博物館に所蔵されているそうです。観光客恐るべしです。
夜は娘が粽や弁慶の力縄などの販売を手伝いました。
お祭りの好きな方は声をかけていただければ医院の関係者ということで来年から粽売りに参加していただけ
ます。来年は巡行のお供をしようと思っています。
アウトプット(発信力)の大切さ
ドクターコラム
今日は私が院長コラムの連載を始めるきっかけになった本を紹介したいと思います。
「効率が10倍アップする新・知的生産術-自分をグーグル化する方法-」(ダイヤモンド社)
公認会計士、経済評論家である勝間和代さんが著者です。
キャリアアップを目指す若い女性に圧倒的な支持を得ている方のようです。
前半で情報収集の技術をインプット技術として6項目にわたって伝授しています。
続いてアウトプット技術を6項目にまとめています。即ち、
技術①自分独自のアウトプットを作って、インプット情報を自分で確かめてみる
技術②自分の学びを言葉で表現してみる
技術③自分の学びを常に数字に置き換えてみるクセをつける
技術④自分の学びから、情報を絞り込み、軸を発見する
技術⑤自分の学びをブログに統合して表現してみる
技術⑥自分の学びを本として出版してみる
技術①はインプットした情報が本当に有効かどうか確かめてみる
ことです。
例えば減量法の指導を受けた場合、実際にやってみて続けられる方法なのか、成果が 上がったかやってみることです。
実践がアウトプットです。
技術③は非常に大切だと思います。
以前、運動療法を取り上げた院長コラムで、運動量の単位としてエクササイズがあることを説明し、また病気予防のために1週間に23エクササイズの体を動かしてください、とお勧めしましたが、そのためには1日歩いた時間やスポーツ活動の量を数字として記録しないと目標が達成できたかどうかわかりません。
私も学会、研究会、雑誌などインプットの機会は多いのですが、今までそれを生かす場が診察室の中だけ
でした。そこで技術⑤に近い形で発信したいと思いこのコラムを始めました。
皆様も私たちから得る情報やアドバイスをインプット情報からアウトプットへ変換していただきたいと思います。
特定健診・特定保健指導はどこで受けたらよいのですか? No.1
ドクターコラム
テレビや新聞でもよく取り上げられる特定健診(‘メタボ健診’)ですが、「メタボ健診を受けたけど
メタボリックシンドロームでなくて安心した。」「メタボ健診でメタボ予備軍といわれ保健指導を受けるよう
に言われた」など、あまり周りで耳にしないと思われませんか?
まだ受診者が少ないためです。
その原因の一つがどこで受けたらよいかわからない人が多いためと思われます。
実はまだ決まっていないこともあるのですが、京都市を例にとって説明したいと思います。
どの医療保険に加入しているかで変わります。
京都市国民健康保険に加入されておられる方は原則昨年までの京都市基本健診と同じです。
近隣の小学校などで行われる集団検診と個別の診療所で受けられます。
市から届いた案内に特定健診・特定保健指導を受託している診療所のリストが掲載されています。
健康保険組合、共済組合、政府管掌保健に加入されている被保険者(保健の本人)の方は
今までどおり会社や事業所の健診がメタボ健診も兼ねます。
問題はそれらの被扶養者(会社員や公務員の奥様や家族)の方がどこで受診できるかです。
まだ決めていない保険者が多いと思います。府医師会としては京都市国民健康保険に加入されて
いる方と同じように受診できる方向で調整中です。大切な健診ですので決まり次第受診していただき
たいと思い、このコラムを通してお知らせいたしました。
来週14日(月)から17日(木)までは祗園祭りのため臨時休診させていただきます。院長コラムも来週は
休載となります。
吉政医院のある中京区橋弁慶町は山鉾町で、橋弁慶山の町家があります。
当医院も今年から橋弁慶山保存会の会員になっています。