記事一覧
カーボカウント Q&A No.6
ドクターコラム
「カーボカウント Q&A」
今回はカーボカウントシリーズの完結編です。
1) 基礎編と応用編はどういう関係にあるのですか?
基礎編から応用編へと難易が上がっていく関係にあります。
しかし、カーボカウントの2つの特徴を表しているものと考えていただいた方がわかりやすいかもしれません。
基礎編は血糖のコントロールを目指すもので糖尿病の食事療法のひとつです。
応用編はインスリン療法、特に強化インスリン療法に指針を与えてくれます。
2) 強化インスリン療法について詳しく説明してください。
インスリン製剤にはたくさんの種類があります。
まず、インスリン療法の考え方を理解するには超速効型(速効型)インスリンと持効型インスリンを知って
いただきたいと思います。

ベーサルインスリンは健康な人でも食事と関係なく血糖を押さえるために必要なインスリンです。 持効型インスリンはそれを補充します。
ボーラスインスリンは食後血糖を押さえるインスリンです。超速効型(速効型)インスリンはそれの補いです。
これら2種類のインスリンを使用し、健康な人のインスリン分泌に近づけるのが強化インスリン療法です。
従来型インスリン療法もこれの簡易版と考えるとわかりやすいと思います。
最近、超速効型と持効型インスリン製剤のラインアップが出そろいました。 これら2種類のインスリン
を基礎にした有効な治療が期待されます。
3) アルコール飲料はカーボカウントではどのような位置づけになりますか?
食品交換表に基づく栄養指導はこの点について曖昧です。
カーボカウントによると炭水化物を含むアルコールは血糖をあげますが含まないものは影響ありません。
ビールや日本酒など炭水化物含むものはカーボカウントする必要があります。
逆に炭水化物を含む食事をせずにアルコールを飲むと血糖が下がることがあります。さらに経口糖尿病薬や インスリン治療で治療中の方では低血糖を起こすこともあります。
アルコールの大きな問題はカロリーが多いことです。炭水化物よりも単位あたりカロリーが多く、
太っている人や減量が出来ない人は控える必要があります。
4) 本によると10グラムの炭水化物を1カーボという単位に換算していますが?
日本ではそのように換算する傾向のようですが、元祖のアメリカでは15グラムを1カーボとしています。
献立に含まれている炭水化物量を見積もるこよが大切でわざわざカーボ単位に換算する必要はないの
ではないでしょうか?
カーボカウント Q&A No.5 続き
ドクターコラム
~カーボカウント Q&A No.5 続き
さてカーボカウント応用編です。カーボカウントをインスリン療法に応用することです。
まず基礎編に従い、正確にカーボカウントが実行できることが必要です。
速効型あるいは超速効型インスリン、つまりボーラスインスリン量はどのようにして決めるのでしょうか?
2つの物差しを利用します。
インスリンカーボ比:
1単位のインスリン(超速効型あるいは速効型)で何グラムの炭水化物を‘カバー’出来るかの物差しです。 1単位のインスリンで何グラムの炭水化物で上昇する血糖値を3から4時間後に食前血糖値に下げることが出来るかを示します。
例を挙げましょう。ある1型糖尿病患者さんの食事記録と血糖記録をみてみます。
9月14日夕食の献立で炭水化物を含むものはご飯200g、リンゴ4分の1個でした。カウントすると炭水化物85.4gを食べたことになります。 そして、食前血糖143mg/dl,3時間半後血糖168mg/dlでした。
この方は、夕食前に超速効型インスリンを16単位使用しています。
このように16単位のインスリンで 85.4gの炭水化物により上がった血糖を食前の値まで下げていますので、85.4÷16=5.3でインスリンカーボ比は5になります。
1単位のインスリンで5gの炭水化物を‘カバー’できます。
インスリンカーボ比を知る別の方法としてある経験則があります。500ルールと呼ばれています。
TDD(Total daily dose)は一日に注射しているインスリンの総量をいいます。500をTDDで割り算することで
インスリンカーボ比が計算できます。例えば一日インスリンを総計50単位使っている方の場合は,500÷50=10でインスリンカーボ比は10になります。
インスリン効果値:
1単位のインスリン(超速効型あるいは速効型)でどれだけの血糖を下げることが出来るかの物差しです。 これが必要になるのは、食前血糖値が目標値より高い場合です。 インスリンカーボ比で計算される量よりたくさん打たなければなりませんがどれくらい追加すればよいか教えてくれます。
1800ルールという経験則を使います。1800をTDDで割り算します。先の例の場合、1800÷50=36ですので1単位のインスリンで36mg/dl血糖を下げることが出来ます。
これら2つの物差しで決まるインスリン量は食事記録と血糖記録によりいつもフィードバックする必要があります。
カーボカウント Q&A No.4
ドクターコラム
「カーボカウント(カーボカウンティング)を始めよう」
カーボカウント(カーボカウンティング)は初級者用(基礎編)から上級者用(応用編)まで、目的に応じてどのレベルでも実践できます。
上級者用(応用編)はインスリン治療、特に速効型や超速効型インスリンを使っている方のためのものです。
カーボカウントすることにより合理的に適切なインスリン量を推測できます。私はこれがカーボカウントのもっと強調されてよい特徴と思っています。
さあそれでは基礎編から始めましょう。
ここではアメリカ糖尿病協会が発行している‘糖尿病患者のためのカーボカウント完全ガイド’にしたがって案内していきます。米国の糖尿病患者を対象とした本です。翻訳が医歯薬出版株式会社からでています。カーボカウントを始める方に推薦いたします。
ステップ1 : 食事を記録する
3日から7日間朝食、昼食、夕食に食べたものを食事日記に記録しましょう。できるだけ量も記録しましょう。
ステップ2 : カーボ(炭水化物)含んでいる食品を見つけましょう
つけた食事記録をふりかえりカーボを含んでいる食品に○をつけましょう。
どのような食品にカーボが含まれているかは前々回の院長コラムを参考にしてください。
ステップ3 : 食べた炭水化物を数える

日本ではこのステップがもっとも難しいかもしれません。標準的な交換表を用いた食事指導では教えない からです。 とりあえず医薬ジャーナルから出ている
‘糖尿病患者のためのカーボフラッシュカード’が役に立つと 思います。
ステップ4 : 観察しましょう
どれくらいのカーボをとっていたか観察しましょう。
そして例えばある日の朝食のカーボ量が多く他の日の朝食のカーボ量が少なければ大体同じカーボ数に なるようにしましょう。
ステップ5 : 食べているもののカーボカウントに慣れましょう
このステップはわかりにくいかもしれません。
例えば夕食の献立のパターンは季節により変化はあっても大体決まっています。それによって個人のカーボカウントのデータベースを作ることができます。
たくさんのデータベースが出来れば出来るほどカーボカウントは容易になります。
ステップ6 : どのくらいの炭水化物を食べるべきか?
中高年男性で一日摂取カロリー1600-1900kcalぐらいでしょうか?そして炭水化物は180-210gになります。
ステップ7 : 血糖記録と食べたものを調和させましょう
血糖記録と食べたものをつきあわせ血糖値が目標値に近づくようにカーボ量をコントロールします。
食事日記の書式、記録方法や食品に含まれる炭水化物の量のリストなどカーボカウントを実践するためには
いろいろなグッズが必要です。工夫を凝らしたグッズを用意しています。気楽に利用していただければと思います。
次回は応用編です。
カーボカウント Q&A No.3 続き
ドクターコラム
カーボカウント Q&A No.3 続き
最初にカーボカウントの概念を日本における標準的な糖尿病の食事療法である食品交換表を用いた
方法と比較しながら紹介したいと思います。
食品交換表を用いる方法は、一度でも病院や診療所で栄養士さんから糖尿病の食事療法の指導を受けられた方は勉強されたことがあると思います。
それほど日本における標準的な方法です。
それは適正な1日の摂取エネルギー(カロリー)の設定と望ましい栄養素配分を指導するものです。

適正な摂取エネルギーは身長から算出される標準体重に基づいて決まります。
また、栄養素別に食品が6つの表に分けられており、それらに摂取カロリーを割り振ることで栄養バランスを図ることになっています。
この方法は日本のどこでも同じ指導が受けられるという利点はありますが窮屈な面もあります。
標準体重から計算されるので、標準体重が同じであれば、食習慣や今の体重に関わりなく、誰も同じカロリーが推奨されることになりがちでした。
また、表配分も固定されたものでしたので、それぞれの方の嗜好に関係なく誰もが同じ栄養素配分が指導されます。
あくまでカロリーコントロールと偏りのない栄養素配分を目的としているといってよいものでした。
従って、例えば、血糖値に影響を与える食事の要因は何かには直接答えられないものでした。
このことは大きな欠点と思います。
さて、カーボカウント(カーボカウンティング)です。
英語で炭水化物のことをcarbohydrate ということから由来しています。
カーボカウント(カーボカウンティング)とは血糖、特に食後血糖に最も影響するのが食事に含まれる
炭水化物であることから、炭水化物の量を測り(カウント)血糖をコントロールしようとする方法です。
この方法は目的に応じていわば初級レベルから上級レベルまでどのレベルでも選択して実践できます。
この方法により治療の自由度が広がります。
次回にカーボカウント(カーボカウンティング)の実際とそれを実践することで得られる世界について展望したいと思います。
カーボカウント Q&A No.3
ドクターコラム
「カーボカウント(カーボカウンティング)のすすめ」
前回の掲載後次のような質問をいただきました。
‘高’炭水化物食にして血糖(特に食後血糖)が高くなったらどうしたらいいですか?
答えは単純です。‘中’か‘低’炭水化物食にすればよいのです。
同じ量の炭水化物を食べても血糖のあがる程度は人によって違いますので、目標の血糖値になるように
炭水化物の量を決めましょう。血糖を測定し実際に自分がどれくらいの炭水化物をとればよいか、主治医や
栄養士と相談して決めていくのがよいと思います。
血糖値によるフィードバックが適切な炭水化物の量を決めるのに大切です。
また、タンパク質と脂肪の効果は考えなくていいの?という疑問をお持ちの方もあると思います。
それではタンパク質と脂肪は血糖値にどのように影響するのでしょうか?
タンパク質は全カロリーの10-20%ぐらいを占めている場合ほとんど血糖値には影響しません。
しかしたくさん食べると(大きなステーキを夕食に食べた場合など)タンパク質の半分はゆっくりブドウ糖に
変わりますので4-8時間後に血糖が上昇します。
脂肪は8-16時間にわたりインスリン抵抗性(インスリンが効きにくくなる状態)を悪化させるようで
遅れて長く血糖があがるようです。しかし、大事なのは血糖測定により影響を知ることと、それにより次に同じものを食べるときの対策を考えるというフィードバックです。
ここで話がそれるようですが、糖尿病の方には体重を測るのと同じように血糖値も測定していただきたいと思っています。ご自宅で簡単に血糖を測ることができます。
最近の血糖測定器は使い勝手もよくデザインのいいものがたくさんあります。
普及が進まないのは費用が割高になる点です。
インスリン治療をしていない方が自宅で測定する場合は自己負担になります。
(保険がききません)。
測定器の購入に大体8000円から10000円かかり、一回の測定に100円程度の試験紙が必要になります。
少し練習がいります。気軽に声をかけてください。
カーボカウント Q&A No.2 続き
ドクターコラム
~カーボカウント Q&A No.2 続き
先にあげた例に戻りますと、このリストにある食材を献立に組み入れると、すると白いご飯はさらに減らさなければなりません。ここで栄養療法における個別化、すなわち個々の食習慣、ライフスタイルを尊重する流れを思い返したいと思います。
どの程度の炭水化物をとるかはそれぞれの方に任せてみるのです。
主治医、栄養士と相談しながら個別に決めることはどうでしょうか?つまり、一律な制限ではなく‘低’にするか‘中’にするか‘高’にするかは各人のライフスタイルに応じて決めるようにすることです。
そのためには炭水化物量を見積もる技術を身につけることが求められます。その技法がカーボカウント(カーボカウンティング)と呼ばれている方法です。上の結論が支持されるのはその方法の裏付けがあるからとも言えると思います。
カーボカウント Q&A No.2
ドクターコラム
「炭水化物制限食をめぐって」
前回、糖尿病栄養療法の歴史的な流れを概観してきました。
どれくらいの炭水化物をとればよいのか、脂肪はどれくらい控えればよいのかは、それぞれの食習慣、ライフスタイルを尊重することに重点が置かれるようになっています。
誰にとってもこうすべきであるという規範的なものはないという考えです。
この立場に立って、低炭水化物ダイエット、糖質制限食について考えてみたいと思います。

炭水化物制限食を定義しましょう。糖尿病食は一日の食べられる総エネルギーがまず設定されます。
ざっくりいって男女年齢を問わず一日1400-2000kcal でしょうか。
その内どれだけを炭水化物でまかなうかですがその比率を40,50,60%とする食事を‘低’‘中’‘高’炭水化物食とします。
それよりも極端な制限食を提唱される方もおられます。
アメリカ人の平均は炭水化物が大体50%をしめているようです。
‘低’炭水化物食ではどれくらいの炭水化物を含む食事ができるでしょうか?
1600kcalで40%とすると640kcalを炭水化物でとる形になります。炭水化物1gは4kcalのカロリーに相当しますので160gの炭水化物がとれることになります。
現実的ではありませんがそれをすべて白いご飯としますと、茶碗一杯で大体55gですので、一日で三杯。
これで全部です。
なぜ低炭水化物食がよいとされるのでしょうか?糖尿病治療の目標は血糖値を糖尿病でない人の血糖値に近い レベルまで近づけ様々な合併症を予防することにあります。
血糖値は空腹時血糖値と食後血糖値に分けて考えるのが大切です。

食後血糖値は食べたタンパク質や脂肪ではなく、ほとんどが炭水化物の量で決まります。乱暴な言い方をすれば炭水化物を食べれば食べるだけ血糖値が高くなります。
逆も真なり。(朝食前の空腹時血糖値は自身のインスリンを分泌する力に依存していますので、コントロールには糖尿病のお薬が必要になります。)
炭水化物はどのようなものに含まれているのでしょうか?
まず、穀類のご飯、パン、麺類です。そら豆、いんげん豆などの豆類やじゃがいも、さと芋、かぼちゃなどの野菜です。
忘れてならないのは、果物です(なしや柿がおいしい季節です)。
その他には、おやつとして楽しまれる菓子類や、嗜好飲料類のジュースなどにも含まれます。
意外に思われるかもしれませんが牛乳、ヨーグルト、乳製品も炭水化物を含む食品です。
このリストをながめると炭水化物を含む食材は食事の楽しみを提供するものが多いと痛感します。
カーボカウント Q&A No.1
ドクターコラム
「白いご飯と豚ロースのトンカツとどちらが体によいのでしょう?」

体によい食事とはどんなものなのでしょうか?
今回からシリーズでこの問題を考えてみたいと思います。
本日は総論的なお話をします。
正面から取り込むと多岐にわたり私の手に余りますので、この問題を糖尿病の方にとってよい食事は何でしょうかと置き換えてみます。
病気もなく少し太り気味の方にとってどのような食事がいいかなどの課題は見合わせます。
このテーマを選んだ背景には日本の糖尿病食事療法が大きな転換点にあると痛感していることがあります。
炭水化物、タンパク質および脂質が三大栄養素と呼ばれおり、これらを一日の適正摂取エネルギーにどのように配分するかということが食事療法の第一歩です。
タイトルは、炭水化物の比重を増やすのがよいのかそれとも脂質の比率を増やしてもよいのか、という適正配分の問題を比喩的に表したものです。
歴史的に概観したいと思います。
現在、「科学的根拠に基づく糖尿病診療ガイドライン」(日本糖尿病学会編)によると適正比率は、指示エネルギー量の50-60%以下を炭水化物とし、タンパク質は標準体重1kgあたり1.0-1.2g(大体20%)、そして脂質エネルギー比は25%以内とされています。
1921年は糖尿病治療に画期的な達成があった年に当たります。インスリンが発見されたのです。
当時は糖尿病の治療法としては飢餓療法に近い極端な炭水化物制限食しかありませんでした。
その後、治療が進歩するにつれ糖尿病合併症の中で、動脈硬化に基づく心筋梗塞や脳梗塞(大血管障害)
の脅威が増大してきました。それにつれ動脈硬化予防のため脂質を制限することが大切とされました。
それと表裏の関係で炭水化物の比重が高まっています。炭水化物制限食から脂肪制限食への大きな
変遷です。
図に推奨される適正比率の変遷を示しています。
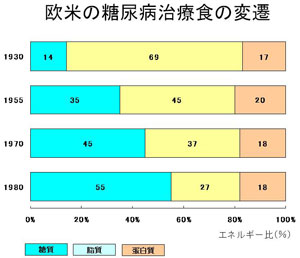
([津田謹輔 ‘炭水化物制食の是非’(DITN 2008年、第364号)]から引用させていただきました。)
そして、栄養療法の指導的立場にある米国糖尿病学会(ADA)は1994年に適正比率の勧告をやめました。
画一な栄養療法を見なおし個々の患者様の食習慣を踏まえた個別化の方向を打ち出しました。
まとめますと、低炭水化物食の推奨から脂質悪玉説(裏と表の関係で高炭水化物食)をえて個々の 食習慣の尊重が歴史的な潮流です。
しかしながら、糖尿病食事療法にそれぞれの方のライフスタイルを尊重することができるようになったことから、混乱も生じています。
これらを背景にして以下のことを論じていきたいと思います。
1)最近、糖尿病食事療法としてあらためて低炭水化物食(低炭水化物ダイエット)が見直されていますがそれの是非について。
2)日本の糖尿病食事療法は伝統的に「糖尿病食事療法のための食品交換表」に反映された考え方に基づいて指導されています。
この方法論に批判的な立場から全く別の原則に従った方法である‘カーボカウント’を紹介します。