記事一覧
低血糖と血糖値を知る方法 No.1
ドクターコラム
「なかなか仕事に集中ができないのですが、これって低血糖ですか?」
低血糖に関わる問題には、患者様にとってもわれわれ医療者にとっても一筋縄ではいかないところがあり
ます。このためこのコラムのテーマとするのを敬遠していたのかもしれません。
ここで低血糖とは糖尿病の飲み薬やインスリン注射をしておられる方に起こりうる血糖の下がりすぎのことをいいます。 血糖が70mg/dl未満に下がることです。
論点を先取りしますが、低血糖に気づかれたらすぐにブドウ糖を摂取して低血糖を治療する ことは
言うまでもありません。
胃の手術をされた方が食べ過ぎた後に起こる低血糖(反応性の低血糖といいます)や、まれな病気ですが
膵臓に出来た腫瘍により、インスリンがたくさん分泌されることによる低血糖などは、今回の主題ではありません。
低血糖への理解を深めていただくため、次の3つをめぐって考えていきたいと思います。
1)低血糖の症状とその特徴、特に低血糖の中枢神経症状の重要性
2)予想以上に難しい低血糖の認知
3)正しい低血糖の認知を促す対策としての血糖認識トレーニングの紹介
低血糖の時に見られる症状は次の2つに分類されます。
1)自律神経症状:
血糖が下がると、血糖をあげる作用のあるホルモン(拮抗ホルモンといいます)が分泌されます。
アドレナリンが代表です。アドレナリン反応として発汗、振戦、心臓がどきどきする、冷や汗、空腹感など
の症状が出ます。 気づかれた方もあると思いますがストレスに対する反応ですね。
2)神経性低血糖症状:
脳が利用できる唯一の栄養源はブドウ糖です。従って、血糖が下がると脳は栄養不足に陥ります。
そのために出る症状が低血糖の中枢神経症状です。
考えがゆっくりで焦点が定まらない、なかなか集中できない、かるい意識障害、話がうまくできない、
めまいがしたりふらふらしたりする、動きが拙劣、異常な疲れや不眠、視力の障害などです。
続く~
糖尿病の飲み薬 No.4
ドクターコラム
「インクレチン関連薬のこれから」
インクレチンおよびその関連薬について書いてきました。
新しいホルモンの名前、創薬のデザインや英語名の薬の名前などがたくさん登場し、 ややこしくて途中で
読むのを投げ出した方がおられるかもしれません。もう少しおつきあい下さい。

日本ではDDP-Ⅳ阻害薬の3つが厚労省に新薬として認可申請されていると聞いています。来年には発売されるでしょう。
GLP-1受容体作働薬ではLiraglutideというGLP-1の化学構造を修飾して寿命を長くした薬が 同様の状況にあります。
インクレチン関連薬の開発の簡単なストーリーを見てもわかりますが、
1992年のexendin-4の発見から今年で17年経過しています。
新薬開発の最後のプロセスが治験(臨床試験)です。当院でも治験を行っていますが治験に関する私自身の考えはあらためて述べたいと思っています。
院長コラムVol21で糖尿病薬の直面している課題として以下のことをあげました。
1) 低血糖の不安がある
2) 食後血糖はいろいろな要素で決定されるのでコントロールが難しい
3) 飲み薬によってはどうしても体重が増える。
4) 膵ベータ細胞機能(膵臓のインスリンを作る能力)の疲弊が避けがたい。
少し既にふれましたが、インクレチン関連薬がこれらの課題に応えうるか考えてみましょう。
ここでは1)、4)について考えてみます。
GLP-1のインスリン分泌刺激作用には特徴があります。
刺激作用を発揮できるのは食後の高血糖が存在しそれによるインスリン分泌刺激があるときだけ
なのです。 このことの意味は血糖が低いときにはGLP-1は働きにくく、低血糖を起こしにくいという
ことです。
一方、前にふれたスルフォルニル尿素剤などは血糖値にかかわらず同程度効きますので低血糖につな
がります。事実、単剤を使用して治験では低血糖が起きていません。
このことの恩恵は大きいと思われます。
GLP-1受容体作働薬は膵ベータ細胞機能を改善することが動物を使った試験でわかっています。
人での成績でもいくつかの物差を指標にしてβ細胞機能が改善する可能性が示されています。
さらに成績の積み重ねが必要と思われます。
ここまで書いてきて重要なテーマである低血糖についてこのコラムで一度も取り上げていないことに気づきました。
次回からのテーマにしたいと思います。
糖尿病の飲み薬 No.3
ドクターコラム
「期待される糖尿病の薬―インクレチン関連薬―」
インクレチンの生理の解明からそれを利用した薬の開発まで長い距離があります。
前回にインクレチンにはGIPとGLP-1の2つがあることをお話ししました。
糖尿病の患者さんに試験的に試してみるとGLP-1はインスリン分泌を促し血糖を下げましたがGIPにはその効果は見られませんでした。
そこでGLP-1が創薬の対象となりました。
しかし、開発までには多くの乗り越えなければならない壁がありました。
図にGLP-1の分泌、作用および代謝のしくみを示しています。
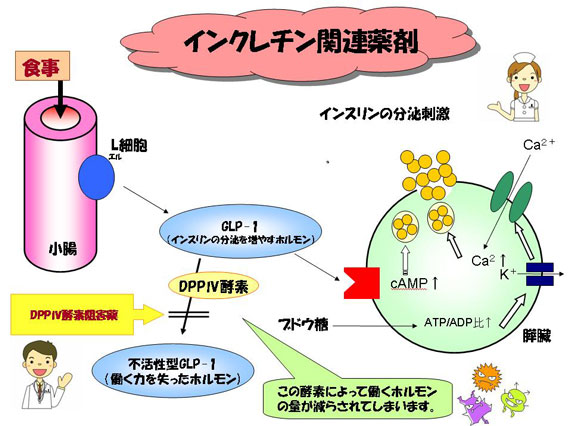
小腸から分泌されたGLP-1は膵β細胞の表面にある入り口(受容体といいます)を介して作用し、インスリン分泌を刺激します。
しかし分泌されたGLP-1はDPPⅣという酵素によりすぐに切断され、働きを失ってしまいます。
GLP-1は化学構造上ペプチドホルモンに属します。複数のアミノ酸がつながったホルモンですぐに分解されるので飲み薬には出来ません。
注射薬になるのですが(インスリンも事情は同じで、患者様は注射されています)そのものを注射してもDPPⅣによりすぐに切断されて効果が続きません。
このような事情を前にしてどのような工夫をしたらいいと思われますか?
結果としてGLP-1作用があり切断されにくい構造のホルモンを見つける試みと、DDPⅣの働きをじゃまして自前のGLP-1の作用を長持ちさせる工夫が成功しました。
前者をGLP-1受容体作動薬(インクレチン・ミメティク、GLP-1の働きをするという意味)、後者をDDPⅣ阻害薬(インクレチン・エンハンサー、インクレチンの 働きを強めるという意味)と呼びます。
受容体作働薬のストーリーを少し補足します。
1992年にJohn Eng先生がアメリカオオトカゲの唾液からGLP-1と52%構造が似ている exendin-4を発見しました。実はインスリン分泌を促す作用を目印にして見つけたのではなく全く別の作用をする物質を探索する過程で見つかりました。
これがGLP-1受容体に働き、またDPPⅣという酵素による切断を受けにくいことがわかりました。
それが注射薬となったのがExenatideと一般名で呼ばれているものです。(このグループの一般名のカタカナ表記が統一されていませんので英語名で表記しています。 カタカナ名が確定すれば訂正します)
図にはDDPⅣ阻害薬の作用点も示しています。DPPⅣ阻害薬にはSitagliptin 、Vildagliptinなどの薬があります。
これらの薬剤は日本ではまだ使うことが出来ません。 治験(新薬の効果や安全性を検討する臨床試験)が終了し厚生労働省に認可を申請した段階です。期待通りの薬であることを望んでいます。
糖尿病の飲み薬 No.2
ドクターコラム
「このようにしてインスリンは分泌される」
糖尿病ではインスリンの働きが悪くなっています。
日本人の糖尿病においては膵臓からのインスリンの分泌が低下していることが特徴です。特に食後に血糖が上昇することに 対応する追加分泌が低下していることが問題です。(追加分泌についてはカーボカウントのシリーズで説明しました)
この追加分泌を促すのは血糖上昇です。
血糖が高くなったことは直接膵β細胞に伝わりインスリンが速やかに分泌されます。 この時に細胞内にカルシウムが動員されます。
この仕組みは皆さんもお聞きになったことがあると思います。
前回のコラムでふれた膵β細胞を直接刺激してインスリン分泌を刺激する飲み薬(スルホニル尿素薬といいます)は、この経路の一部に働いてインスリン分泌を促します。
今まであまり患者様に話すことがなかったと感じているのですが、もう一つ食後インスリン分泌を刺激する経路があります。それがインクレチンを介するものです。

インクレチンは食事摂取に伴い消化管から分泌され、膵β細胞からのインスリン分泌を促進する消化管ホルモンの総称です。それが食後の
血糖上昇時インスリン分泌をさらに刺激します。
胃や腸が作るホルモンを消化管ホルモンというのですが、胃や腸がホルモンを作り分泌し、いわば遠隔操作よろしく他の臓器の いろいろな機能を調節していることをご存じでしたか?
インクレチン以外にも大切な消化管ホルモンがたくさんあります。
腸管の抽出物(すりつぶしたもの)が糖尿病を改善することは古くから知られていました。その実体がインクレチンです。
様々な消化管で産生されるホルモンがインクレチン作用を持つかどうか調べられ、小腸上部に存在するK細胞から分泌されるGIP(glucose-dependent insulinotropic polypeptide)と、小腸下部のL細胞から 分泌されるGLP-1(glucagon-like peptide-1)がインクレチンであることがわかりました。
ところでホルモンの名前はわかりにくいですね。多くは英語の名称の頭文字をとって略称されます。
アルファベットで、例えばGIPはジーアイピーと読んでください。
このような働きをするインクレチンが糖尿病の薬として有望であることはすぐにわかります。
インクレチン作用を持つ薬のデザイン(創薬といいます)はどのようにして実現されたのでしょうか?
次回で紹介します。
糖尿病の飲み薬 No.1
ドクターコラム
「糖尿病のこんな飲み薬がほしい」
糖尿病が経口剤(飲み薬)でよくなることは誰もが望むことです。
そしてその期待に応えるべく多くの飲み薬が使えるようになっています。
膵臓に直接働いてインスリン分泌を促す薬、食事に含まれる糖質の分解を妨げ食後の血糖上昇を緩やかにする薬やインスリンの効きをよくする薬など、糖尿病の状態に応じて血糖を下げるよいお薬があります。
それでも、飲み薬による治療は今いろいろな壁に直面しています。
糖尿病の飲み薬による治療には次のような限界があると思われます。
1) 低血糖の不安がある
2) 食後血糖はいろいろな要素で決定されるのでコントロールは難しい
3) 飲み薬によってはどうしても体重が増える
4) 膵ベータ細胞機能(膵臓のインスリンを作る能力)の疲弊が避けがたい
(Diabetes Frontier,18,2007掲載のC.H.Wysham先生の論文を参考にしました。)
糖尿病の治療を受けておられる方は1)3)は実感されていることと思います。
私たち糖尿病の専門医は今あらためて2)4)の課題の克服が重要であると考えています。
今回は4)に焦点を合わせて考えたいと思います。図を見てください。
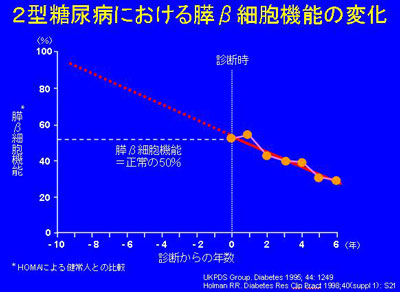
この図は縦軸に膵ベータ細胞機能を、横軸に糖尿病と診断されてからの年数を示しています。
UKPDSと呼ばれる2型糖尿病を対象にして糖尿病治療の良否が合併症の発症に影響するかを調べた研究の参加者のデータから推定しています。
膵ベータ細胞機能(膵臓のインスリンを作る能力)は 空腹時血糖とインスリン値からある計算式で求めています。
この図からわかるように、糖尿病と診断された時点で既に膵臓のインスリンを分泌する能力は半分になっています。そこからその能力は治療の良否にかかわらず直線的に落ちていきます。
このことは、治療経過とともに血糖コントロール目標の達成が次第に難しくなり、飲み薬の量や種類がどうしても増えていくことを意味しています。
今まで、この疲弊の進行を止めるお薬はありませんでした。むしろお薬によってはそれを進行することがあります。
(とくに膵臓に直接働いてインスリン分泌を促す薬)
血糖を下げることを代償に糖尿病をだんだん悪化させているともいえるでしょうか。
今糖尿病の新しい薬が登場しようとしています。
この薬は今までの薬にないいろいろな利点を持っているのですが、その中でも膵ベータ細胞機能を 回復させる作用が注目されています。上の課題4)を解決する可能性があるのです。インクレチン関連薬剤と呼ばれています。
次回からこの薬を紹介したいと思います。
新年あけましておめでとうございます
ドクターコラム

新年あけましておめでとうございます。
家族の年賀状には毎年その時の気持ちにふさわしい俳句を引用する習わしです。
今年は次の句を選びました。
元旦二日京のすみずみ霞けり (蕪村、元明三年)
今年の正月はこのように暖かではありませんでしたが、今年一年の皆様のご健勝をお祈りいたします。
ちなみに、開院一年目の一昨年は次の句を使わせていただきました。
行く年や猫うづくまる膝の上 (漱石、明治31年)
昨年も漱石で、
詩を書かん君墨を磨け今朝の春 (漱石、明治33年)
院長コラムの連載を始めて半年がたちました。
私たちは学会やいろいろな研究会さらに‘同僚’たちからの情報収集、意見交換などに
より糖尿病などの最新知識などを吸収できます。しかしその多くはインプットしたままで
終わることが多いのです。
一方、皆様にアクセスできる医療情報はテレビ、新聞などメディアを通したものや
一般向けの医学書などと思われます。それらはあるひとつの観点から取り上げられがちで
偏ったものであったり、標準的であろうとして内容が古かったりまたは薄められたもので
ある傾向があります。
そのギャップを埋めるため私の中に‘落とし込んだ’ものをアウトプットしたいと考え
このコラムを始めました。
これが皆様の健康行動の改善につながることを目指しています。
今年もご愛読の程お願い申し上げます。
サスケが糖尿病になった 続き
ドクターコラム
サスケが糖尿病になった ~続き
先の主治医に連れて行くと血液検査され‘血糖値は435である’と宣告された。
どうするかと主治医と鳩首会談となった。猫に食事療法など期待できる訳はなく、この
血糖値などよりインスリン注射しかないと意見は一致した。
彼は猫に効くのはこのインスリンで今は市販されておらず、海外からの個人輸入になるという。
私は新しいインスリンを使うことを提案した。
飼い主の責任でということになり猫に一日何回も注射はできないと考え、作用時間の長い
インスリンを選択した。この日から寝る前にインスリン注射をするのが私の(そして家内の)日課となった。
翌月の盆休みが終わる朝のことである。
休日明けの朝は起きがけの気分はすぐれないものだが、その気分をかき消すように家内の
金切り声が聞こえてきた。‘サスケが!’
駆けつけてみるとサスケは半ば意識がなく、よだれを垂らし痙攣を繰り返していた。
低血糖だ!すぐに砂糖を水にとかし注射器で口から飲ませた。もともと持病のあったサスケに薬を与える注射器は身近にあった。
私は診療所に行かねばならず、家内と帰省していた息子が主治医の元に急いだ。献身的な
治療の甲斐があり三日後に退院となった。
獣医学部の学生は役に立ったのかどうか。私の誤算は猫に簡易の血糖検査ができないこと
であった。そのため、いわばインスリンがめくら打ちになっていたのだ。
まだふつうとは違うサスケを前にして思わず心からわびた。
今、横でサスケの鳴き声が聞こえる。
糖尿病を発症して減った体重は元に戻らない。
息子はこの四月より獣医師としての第一歩を踏み出した。サスケに身内の主治医ができた
ことになる。
サスケはいつまで私の伴走者でいてくれるだろうか。
サスケが糖尿病になった
ドクターコラム
サスケは我が家の愛猫の名前である。
息子が中学2年生の時に学校からの帰り道に拾ってきた猫である。十三年前のことである。
生まれてすぐに捨てられたようであった。うまく力が入らないのかおしりに‘うんち’が
つまったままでやせ細っていた。
翌日近くの動物病院に連れて行くことになった。息子と家内とともに診察室に入った。
私は、‘肛門括約筋が弱っているのでしょうか?’と思わず業界用語を使ってしまい、
人の医者であることを白状することになった。
この獣医師がサスケのかけがえのない主治医となった。
それからサスケは人の心配をよそに大食家の道を歩み、肥満の坂を駆け上がることになる。
歩くと地面に腹がつきそうな愛嬌のある風体で近所の人気者になっていくが、‘デブ’だけが皆にサスケ、サスケと親しまれる理由ではなかった。
人見知りをすることがなく、人が集まると必ずどこからとなくサスケが現れその周りに鎮座した。
サスケがうちにきた年は、大学でのキャリアアップをひたすら目指し家を顧みかった医学部卒業からそれまでの年月に終止符をうった年であった。
大きく曲がり角を切ってから今に続く行程の時間を刻むのがサスケの年齢、といつの間にか考えるようになっていた。
サスケを拾ってきた息子が獣医学部に入学したのはそれから五年後である。獣医師を志望したわけは何も言わなかった。
大きな腹を自慢気にしていたサスケに異変が現れたのは一昨年の祇園祭の頃であった。
トイレの砂がおしっこで尋常ならずぬれるのに最初に気づいたのは家内であった。水を多量にほしがる、あのサスケの体重がみるみる減っていく。
私は当然のごとく診断した。糖尿病であると。
~続く